实行药品零差率、提升医疗服务价格,被认为是公立医院改革逐渐回归医疗本身价值的必由之路,但却因为种种阻力进展迟缓。浙江省在推行以药品零差率为切口的公立医院改革方面迈出了大胆步伐,尤其是城市公立医院改革更走在了全国前列。
2012年9月,浙江率先在绍兴市8家公立医院试点推行药品零差率,然后扩大覆盖范围,又于2014年4月1日将此项改革推向杭州的省、市级公立医院。这意味着该省公立医院药品零差率改革在省、市、县三级公立医院全面铺开。
药品零差率后,浙江公立医院切断了“以药养医”的生存模式,此次壮士断腕之举使医院发展迈入新阶段,同步调整的医疗服务价格成为推动他们可持续发展的重要筹码。健康界通过直接调查,试图还原浙江公立医院全面零差率之后的冲击波强度究竟有多大。
收入增幅变缓之痛
当药品利润被砍掉后,如何生存下去成为浙江公立医院必须直面的问题。健康界调查发现,综合性医院在零差率后的压力更为沉重,相对而言专科医院显得较为从容。造成这一现象的直接原因是,不同类型医院对药品的依赖程度各异。
“2014年与2013年相比,医院业务收入增幅只有3%,而2013年同比增幅为18%。”药品零差率实行一年,杭州市红十字会医院院长何革感到切肤之痛:“零差率后,我们的药品收入减少30%多,这导致全院总收入降低。医院收入少了,但员工们奖金的增幅还有13%,他们的绩效并没有少。”
与杭州市红十字会医院的情况相似,绍兴市人民医院的业务收入增长速度也是大幅下滑。绍兴市人民医院于2012年9月12日推行药品零差率,在全国公立医院改革中位列第一方阵。该院院长郭航远告诉健康界,药品零差率改革后,医院药占比由原来的45%下降为38%左右,门诊和住院的人均费用增长率也由过去的10%下降为3%左右,基本药物占比由原来的10%升到30%以上,年业务收入增长率则由之前的平均23%左右下降为10%左右。
郭航远指出,虽然绍兴市人民医院的业务收入增长率下降明显,不过目前运营是良性的。但他也强调:“就可持续发展而言,医院该做的事情还很多,其中培养医生是一项非常重要的任务。医生在整个工作过程中需要不断学习、参加培训,而这需要一笔庞大的经费。”
相比综合医院,专科医院受到药品零差率的冲击则要乐观很多。衢州市第三医院院长胡伟明指出,该院作为一家精神病专科医院,之前药品收入占比就不高,零差率后药品收入在总收入结构中有所降低,而且可以省掉损耗费用,因此对医院影响很小。
“药品收入原来占48%,零差率后基本上达到40%左右。”胡伟明指出,“药品利润仅占医院整体利润的14%,零差率后这块利润差额通过服务价格的提高得以弥补。”而社会压力的增加致使越来越多百姓患精神方面的疾病,就诊人数增加使衢州市第三医院的年业务收入出现了明显增长,增幅保持在20%~30%。
虽然浙江公立医院的15%药品加成被拿掉,不过医疗服务价格的提升能够弥补大部分差额。健康界了解到,在浙江省公立医院的收入结构中,零差率之后药品利润差额的70%~80%由调价后的医疗服务补给,10%左右由政府补贴,剩余部分则由医院通过精益运营来弥补。
倒逼医院转变运行机制
尽管浙江省很多综合性公立医院在药品零差率后感受到压力增大,不过仍然有部分医院早就在运营中尝试摆脱对药品的过度依赖,借助精益管理控制成本,提升效率。
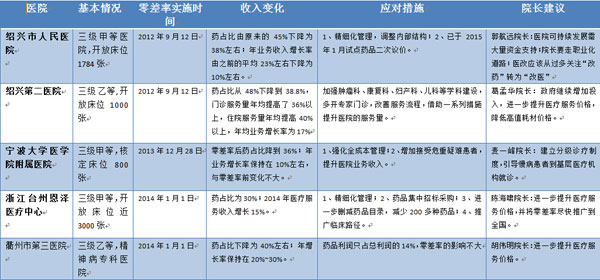
浙江5家公立医院零差率之后的变化情况
十年前,药品在浙江台州恩泽医疗中心(集团)的整体收入中占60%。该中心主任陈海啸意识到这偏离了医疗本身的价值,于是在医院运营中逐步降低药占比。2013年该中心药占比降到40%左右。2014年1月1日推行药品零差率后,该中心药占比在2014年年底降为30%多,而医疗服务收入比之前增长了15%。
陈海啸告诉健康界,通过药品的集中招标采购,台州恩泽医疗中心在实行药品零差率后,对药品目录进行了进一步删减,减少200多种药品。此外,该中心还加大推广临床路径。2014年,该中心有6万名患者进入临床路径管理,而今年,住院患者已经有10%进入临床路径管理。
在宁波大学医学院附属医院,精细化管理已经渗透到每个外科的每台手术,甚至细化到每块纱布的使用。“我们强化全成本管理,对每台手术都会核算成本,比如可精细化到具体用几块纱布,一块都不会浪费。”该院院长麦一峰向健康界表示,通过策略的调整,比如合理控制成本、节约开支,零差率后还可以为医院带来效益。该院药占比降到36%左右,医疗服务收入不仅可把药品利润差额部分补足,还为其带来了一定的收益。
麦一峰提到的策略调整主要是指通过增加危重疑难患者来提升医院的业务收入。在他看来,三甲综合性医院就应该多关注危重疑难患者。他对健康界说:“从运营角度而言,三甲综合医院的收入不能主要来自高血压、糖尿病等慢病患者。这是违背双向转诊和分级诊疗,要引导这部分慢病患者去基层医疗机构就诊。”
上一页 [1] [2] 下一页